Indice dei contenuti
Un infarto può distruggere fino a un terzo delle cellule del cuore umano, e fino a oggi si riteneva che quel tessuto fosse perduto per sempre. Uno studio pubblicato il 4 dicembre 2025 su Circulation Research, condotto da ricercatori dell'Università di Sydney, del Baird Institute e del Royal Prince Alfred Hospital, dimostra invece che dopo un attacco cardiaco le cellule muscolari del cuore (i cardiomiociti) si dividono attivamente per generarne di nuove. Un fenomeno già osservato nei topi, mai prima confermato nell'essere umano.
Una mitosi che nessuno aveva ancora visto nell’uomo
Il meccanismo al centro della scoperta è la mitosi, il processo con cui una cellula si divide producendone due identiche. Nei mammiferi adulti i cardiomiociti sono considerati quasi incapaci di replicarsi, e questa è una delle ragioni per cui un infarto lascia cicatrici permanenti invece di tessuto muscolare funzionante. Studi precedenti avevano mostrato un aumento della mitosi nel cuore dei topi colpiti da infarto, ma trasferire l'osservazione all'uomo richiedeva campioni di tessuto cardiaco vivo, non post-mortem.
È esattamente ciò che il gruppo australiano è riuscito a ottenere. Analizzando il tessuto prelevato durante interventi di bypass coronarico, i ricercatori hanno documentato un incremento misurabile della divisione cellulare nelle aree danneggiate rispetto a quelle sane dello stesso paziente. Il primo autore, Robert Hume, lo riassume così: «Fino a ora pensavamo che, poiché le cellule cardiache muoiono dopo un infarto, quelle aree del cuore fossero irreparabilmente danneggiate. La nostra ricerca mostra che, sebbene il cuore resti cicatrizzato dopo un attacco, produce nuove cellule muscolari».
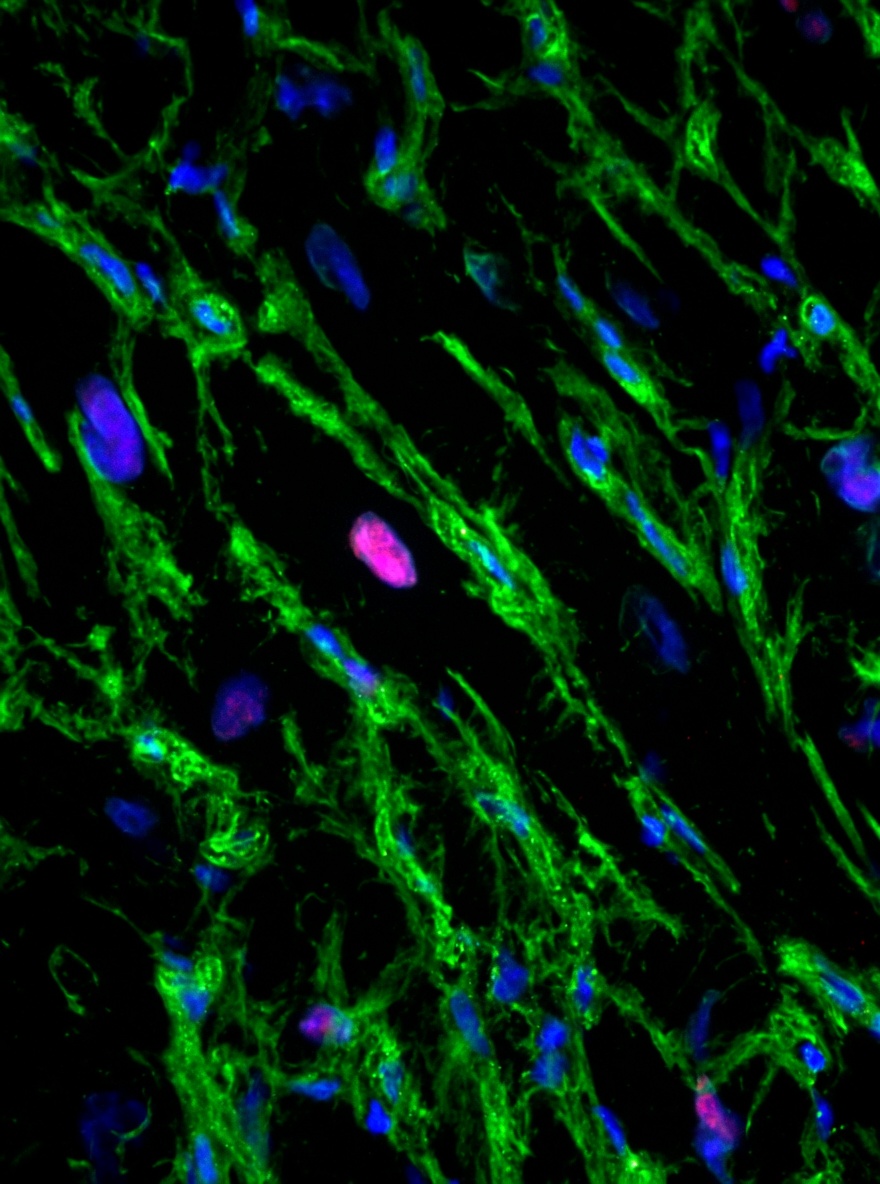
Il trucco metodologico: tessuto vivo, non autoptico
La differenza rispetto a tutta la letteratura precedente sta nei campioni. I ricercatori hanno utilizzato per la prima volta tessuto cardiaco "pre-mortem", raccolto da pazienti consenzienti durante l'intervento di bypass al Royal Prince Alfred Hospital di Sydney. La tecnica di prelievo è stata messa a punto dai professori Paul Bannon e Sean Lal, che hanno raccolto frammenti sia da zone malate sia da zone sane del miocardio nello stesso individuo.
Questo permette due cose insieme: confrontare regioni colpite e regioni risparmiate all'interno dello stesso cuore, eliminando la variabilità tra pazienti diversi, e disporre di cellule ancora metabolicamente attive, in cui i marcatori della divisione cellulare possono essere identificati con affidabilità. Il tessuto autoptico, raccolto ore dopo la morte, non offre la stessa qualità di lettura molecolare.
Quanto pesa lo scompenso cardiaco
Il contesto clinico spiega perché la scoperta interessi tanto i cardiologi. La malattia cardiovascolare resta la prima causa di morte nel mondo e in Australia rappresenta il 24% dei decessi. Anche quando un paziente sopravvive all'infarto, la perdita massiccia di cardiomiociti può portare allo scompenso cardiaco, una condizione cronica per cui l'unica cura definitiva è oggi il trapianto.
I numeri australiani fotografano bene la sproporzione: circa 144.000 persone convivono con lo scompenso cardiaco, ma solo 115 trapianti all'anno vengono eseguiti. Una terapia capace di stimolare il cuore a rigenerare il proprio tessuto, anche solo parzialmente, cambierebbe il destino di una popolazione enorme di pazienti che oggi resta in lista d'attesa o non vi accede affatto.
Dalla scoperta alla terapia: cosa manca
Lo stesso Hume avverte che la rigenerazione spontanea osservata non basta a compensare i danni di un infarto: «Sebbene questa nuova scoperta della ricrescita delle cellule muscolari sia entusiasmante, non è sufficiente a prevenire gli effetti devastanti di un attacco cardiaco». L'obiettivo dichiarato è capire come amplificare farmacologicamente quel processo naturale, oggi troppo debole.
Il senior author Sean Lal indica una direzione concreta. Lavorando sui campioni umani, il gruppo ha già identificato diverse proteine che nei topi risultano coinvolte nella rigenerazione cardiaca, e che ora possono essere studiate direttamente nel contesto umano. Disporre di un modello di laboratorio basato su tessuto vivente, e non solo su cellule animali o linee cellulari coltivate, significa testare candidati terapeutici con dati molto più predittivi rispetto al passato. Una logica simile, del resto, sta emergendo in altri filoni della medicina rigenerativa, dalla strategia giapponese che blocca una proteina specifica per far ricrescere i denti agli studi sui geni perduti della rigenerazione nei mammiferi.
Le tappe che separano questo risultato da una terapia clinica restano numerose: identificare quali proteine guidano la divisione dei cardiomiociti umani, capire perché lo facciano in modo così limitato, sviluppare molecole capaci di potenziare il segnale senza causare proliferazione incontrollata. Ma per la prima volta esiste una prova che il cuore umano adulto, dopo un infarto, prova davvero a ripararsi da solo. Era il presupposto biologico che mancava.