Indice dei contenuti
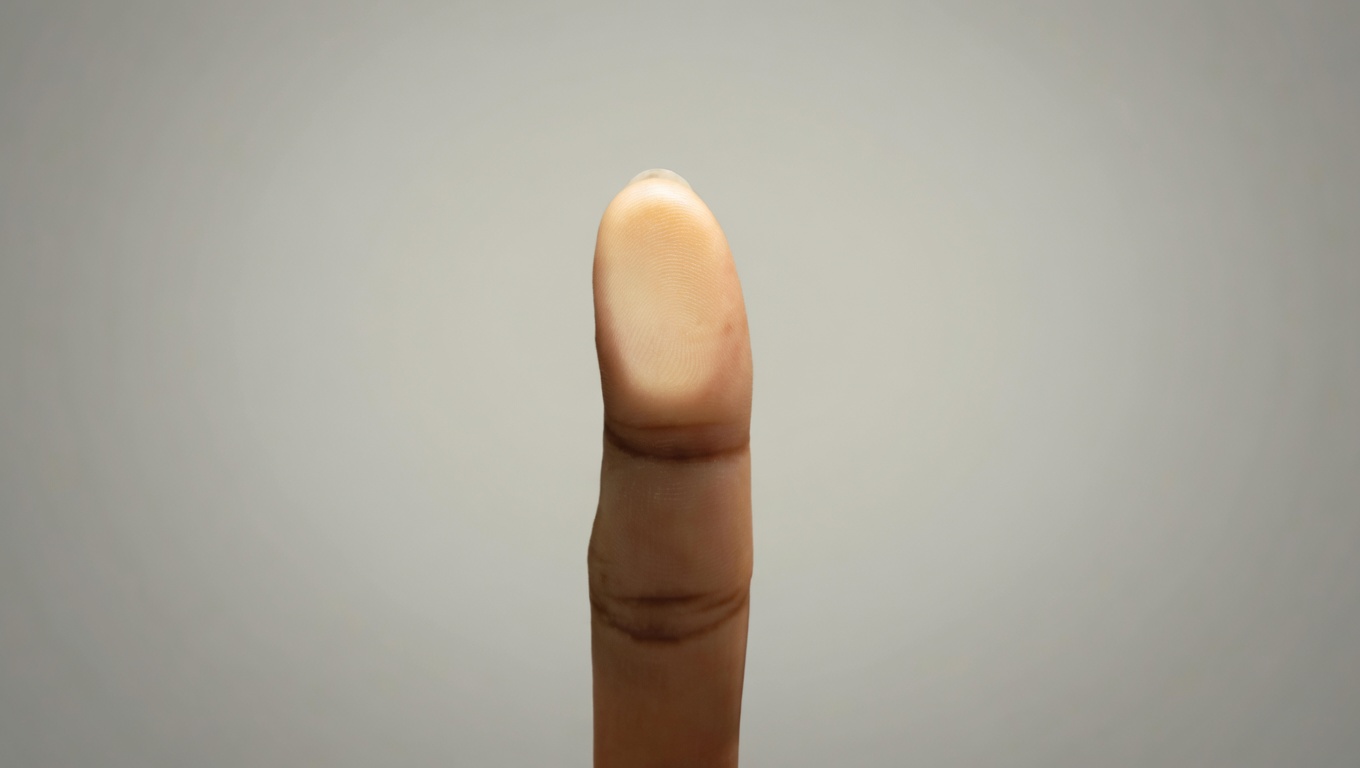
La punta di un dito amputata può ricrescere, ossa e nervi compresi, purché il taglio resti entro il margine dell'unghia. È un'osservazione nota da decenni in pediatria, ma il meccanismo molecolare è rimasto sfuggente fino a uno studio pubblicato sulla rivista Science dai ricercatori della Stanford University, che sposta l'attenzione dalle cellule a ciò che le circonda: la extracellular matrix (ECM), l'impalcatura non cellulare dei tessuti.
Perché i mammiferi hanno quasi perso questa capacità
Il regno animale è pieno di esempi di rigenerazione spettacolare. I pesci zebra ricostruiscono occhi danneggiati, le salamandre fanno ricrescere arti interi e persino porzioni di cervello. I mammiferi, noi compresi, sembrano aver rinunciato a questo talento, salvo conservarne alcune tracce in distretti specifici. La punta delle dita è una di queste isole rigenerative, particolarmente efficiente nei bambini piccoli, dove dopo un'amputazione si riforma non soltanto la pelle ma anche osso, tessuti molli e terminazioni nervose. Le amputazioni più profonde, oltre la base dell'unghia, cicatrizzano invece senza ripristinare la struttura originaria.
Per anni l'ipotesi dominante ha puntato sulle cellule staminali dell'unghia, collocate vicino alla cuticola, capaci di emettere segnali che innescano la ricrescita nei tessuti vicini. Lo studio di Stanford aggiunge una variabile diversa: la consistenza fisica e chimica dell'ambiente in cui quelle cellule lavorano.
Collagene rigido contro acido ialuronico
Il gruppo ha lavorato su modelli murini, confrontando amputazioni distali (vicine alla punta) e prossimali (verso la nocca). "La rigenerazione tissutale è rara nei mammiferi, ma la punta del dito può ricrescere dopo amputazione, mentre lesioni oltre l'unghia non lo fanno. Come il microambiente guidi esiti divergenti resta poco chiaro", scrivono gli autori. La risposta emersa dai loro esperimenti è netta: le regioni non rigenerative risultano più rigide e ricche di collagene denso e organizzato, mentre quelle capaci di ricrescere sono morbide e arricchite di acido ialuronico, una molecola zuccherina ben nota anche in dermatologia.
Tramite sequenziamento dell'RNA su singola cellula, i ricercatori hanno individuato le cellule di lignaggio osseo come principali produttrici di acido ialuronico nel blastema, l'agglomerato di cellule indifferenziate che si forma vicino alla ferita. Accanto all'acido comparivano due componenti chiave: la proteina HAPLN1 e l'aggrecano, entrambi praticamente assenti nelle ferite destinate a cicatrizzare senza ricostruzione.
La controprova con l’enzima
Per verificare il ruolo dell'acido ialuronico, gli autori hanno trattato alcuni topi con ialuronidasi, l'enzima che lo degrada, affiancata da un inibitore chimico. Risultato: la rigenerazione distale si blocca. Il dato, secondo il testo dello studio, "suggerisce fortemente un ruolo indispensabile" della molecola nel mantenere un tessuto morbido e fluido, opposto all'ambiente rigido e fibroso tipico delle cicatrici.
Il passo successivo è stato provare a invertire la situazione. Applicando HAPLN1 ai fibroblasti presenti nei monconi non rigenerativi, i ricercatori hanno osservato un ammorbidimento del tessuto, una riduzione della cicatrizzazione e, in alcuni casi, persino l'avvio di una ricrescita ossea. Un effetto che indica come la chimica della matrice, più ancora del tipo di cellule presenti, decida se una ferita diventerà cicatrice o tessuto nuovo.
La matrice come interruttore
La lettura che gli autori propongono sposta il baricentro della medicina rigenerativa. "Dimostrando che l'ECM agisce come un hub di segnalazione meccanochimico, mostriamo che 'riaccordare' l'ambiente fisico da uno stato rigido e collagenoso a uno stato morbido e ricco di acido ialuronico può sbloccare il potenziale rigenerativo", scrivono. "Questo cambio di prospettiva, dal targeting delle cellule all'ingegnerizzazione della matrice, offre un nuovo promettente set di strumenti per la medicina rigenerativa e il trattamento delle malattie fibrotiche".
In pratica, due elementi emergono con chiarezza dal lavoro:
- la durezza del tessuto attorno alla ferita è un segnale in sé, capace di indirizzare le cellule verso la cicatrice o verso la ricostruzione;
- acido ialuronico e HAPLN1 funzionano come marcatori e attori di un microambiente permissivo alla rigenerazione.
Resta da capire quanto di questo schema, osservato nei topi, sia trasferibile all'uomo adulto, e se modulare la matrice extracellulare possa davvero ampliare la finestra rigenerativa oltre i limiti anatomici attuali della punta del dito. Lo studio non affronta applicazioni cliniche dirette, ma indica un bersaglio terapeutico diverso da quelli battuti finora, in linea con altre ricerche recenti che stanno ridisegnando il dialogo tra tessuti e segnali sistemici — come nel caso della comunicazione tra muscoli e ipofisi mediata dalla miostatina: non più le cellule da stimolare, ma l'impalcatura in cui vivono.